- Apotheken-Notdienst
-
Podcast: "gecheckt!"
- Podcasts: Allergien
- Podcasts: Apotheke
- Podcasts: Arzneimittel
- Podcasts: Baby und Familie
- Podcasts: Diabetes
- Podcasts: Erkältung
- Podcasts: Ernährung
- Podcasts: Frauengesundheit
- Podcasts: Gesund leben
- Podcasts: Haut & Haare
- Podcasts: Magen-Darm
- Podcasts: Männergesundheit
- Podcasts: Medizin
- Podcasts: Naturheilkunde
- Podcasts: Psychologie
- Podcasts: Sport & Bewegung
- Podcasts: Zähne
- Podcast: Was ist das überhaupt?
- Newsletter
- Apotheke
- Medizin
- Naturheilkunde
- Ernährung
- Sport & Wellness
- Jung & Alt
- Frau & Mann
- Gesellschaft
- Service
- Gewinnspiel
- Das Apotheken Magazin
Baby & FamilieHaut, Zähne & Schönheit
Neurodermitis: Symptome, Verlauf und Behandlung
Neurodermitis, auch atopische Dermatitis genannt, ist eine chronische, entzündliche Hauterkrankung, die Betroffene oft über Jahre hinweg belastet. Die Erkrankung äußert sich in stark juckenden Hautstellen, Rötungen und Hautausschlägen. Sie verläuft meist in Schüben und ist nicht ansteckend. Hier erfahren Sie, welche Symptome typisch sind, welche Ursachen und Risikofaktoren eine Rolle spielen und wie Neurodermitis behandelt werden kann.
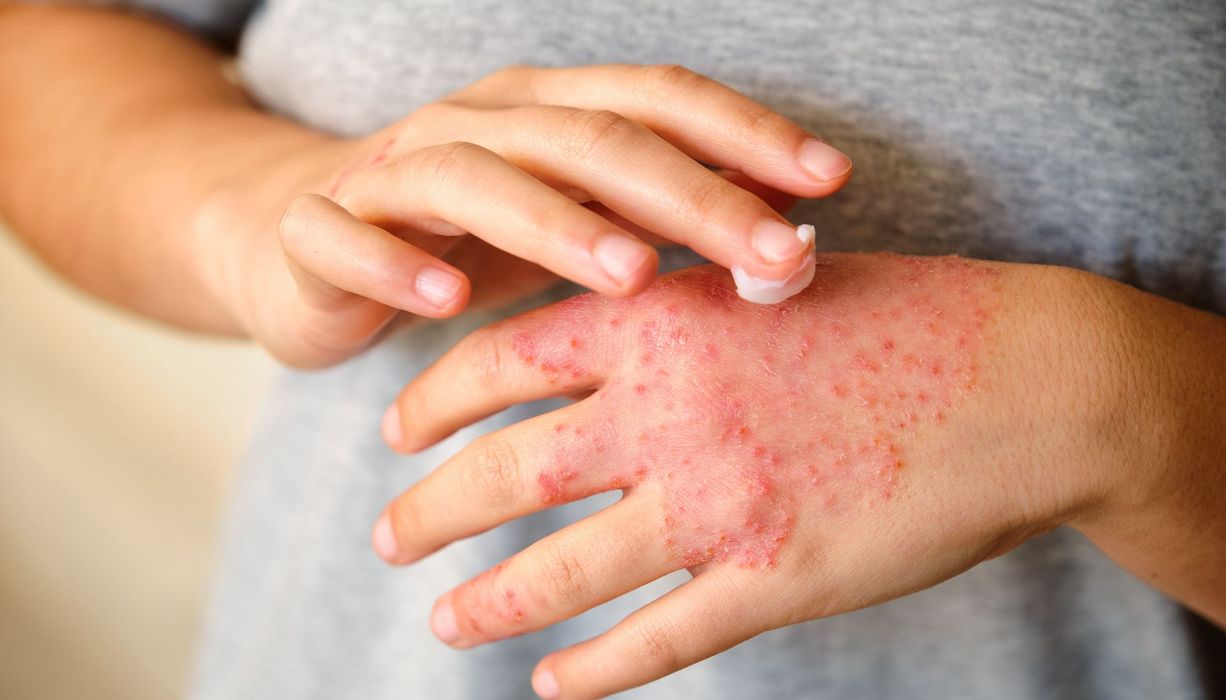
© Ladanifer/iStockphoto
Neurodermitis zählt zu den häufigsten chronischen Hauterkrankungen, besonders bei Kindern. Sie gehört zu den atopischen Erkrankungen, zu denen auch Asthma und Heuschnupfen zählen. Ein typisches Merkmal ist eine gestörte Hautbarriere, die dazu führt, dass die Haut Feuchtigkeit schlechter speichert und empfindlicher auf äußere Reize reagiert.
Die Erkrankung beginnt häufig im Kindesalter und bessert sich bei vielen Betroffenen im Laufe des Lebens. Dennoch kann Neurodermitis auch im Erwachsenenalter auftreten oder fortbestehen. Charakteristisch sind Phasen mit intensiven Symptomen, die sogenannten Schübe, die von symptomfreien oder weniger belastenden Zeiten abgelöst werden.
Symptome von Neurodermitis
Die Symptome von Neurodermitis sind vielfältig und hängen vom Alter und der Schwere der Erkrankung ab. Typisch sind trockene, schuppige Haut, die rau und rissig sein kann, sowie starker Juckreiz, der oft das Hauptproblem darstellt. Die betroffenen Hautstellen sind häufig gerötet, geschwollen und entzündet. In manchen Fällen bilden sich Ekzeme mit Bläschen, Krusten oder nässenden Bereichen.
Symptome von Neurodermitis bei Babys und Kindern
Bei Säuglingen treten die Ekzeme häufig an den Wangen, der Stirn und der Kopfhaut auf. Im Kindes- und Jugendalter sind die Armbeugen, Kniekehlen und der Hals besonders betroffen.
Erwachsene leiden oft an Ekzemen an den Händen, im Gesicht oder am Hals. Der ständige Juckreiz kann die Lebensqualität erheblich beeinträchtigen und zu Schlafstörungen oder psychischen Belastungen führen.
Verlauf
Neurodermitis verläuft in der Regel schubweise. Während eines Schubs verschlimmern sich die Beschwerden, vor allem der Juckreiz und die Entzündungen der Haut. In den symptomfreien Phasen beruhigt sich die Haut, bleibt aber oft empfindlich und trocken.
Bei etwa der Hälfte der Kinder mit Neurodermitis bessern sich die Symptome bis ins Erwachsenenalter deutlich. Bei anderen bleibt die Erkrankung ein lebenslanger Begleiter, wobei Faktoren wie Stress, Infektionen oder klimatische Bedingungen den Verlauf beeinflussen können.
Ursachen von Neurodermitis
Neurodermitis entsteht durch ein Zusammenspiel genetischer und äußerer Faktoren.
Eine genetische Veranlagung spielt eine zentrale Rolle. Wenn nahe Angehörige an atopischen Erkrankungen wie Neurodermitis, Asthma oder Heuschnupfen leiden, ist das Risiko einer Erkrankung erhöht.
Hinzu kommt eine gestörte Hautbarriere, die durch einen Mangel an bestimmten Fetten (Lipiden) verursacht wird. Dadurch verliert die Haut Feuchtigkeit und wird anfälliger für Reizstoffe, Krankheitserreger und Allergene. Das Immunsystem der Betroffenen reagiert oft überempfindlich auf äußere Reize wie Pollen, Hausstaubmilben oder bestimmte Nahrungsmittel.
Gibt es Risikofaktoren?
Zu den Faktoren, die Schübe auslösen oder verstärken können, zählen:
- Stress,
- klimatische Einflüsse wie trockene Luft oder Kälte,
- Allergene
- sowie Reizstoffe in Pflegeprodukten oder Kleidung.
Auch Infektionen der Haut durch Bakterien, Viren oder Pilze können Schübe begünstigen.
Diagnose von Neurodermitis
Die Diagnose von Neurodermitis erfolgt anhand einer gründlichen Anamnese und Untersuchung der Haut. Typisch für die Erkrankung ist das wiederholte Auftreten der Symptome in Kombination mit einer familiären Vorbelastung für atopische Erkrankungen.
Eine Ärztin oder ein Arzt prüft, ob die Hautveränderungen an den typischen Stellen auftreten und welche Beschwerden vorliegen. Ergänzende Tests, wie Allergietests oder Blutuntersuchungen, können helfen, auslösende Faktoren zu identifizieren. Außerdem kann ein Symptomtagebuch hilfreich sein, um individuelle Auslöser und Muster der Erkrankung zu erkennen und künftig zu vermeiden
Behandlung von Neurodermitis
Die Neurodermitis kann in jedem Stadium von selbst ausheilen. Die Behandlung von Neurodermitis zielt darauf ab, die Hautbarriere zu stärken, den Juckreiz zu lindern und Entzündungen zu reduzieren. Hierzu zählen:
- Eine konsequente Basispflege ist essenziell, denn die tägliche Anwendung von rückfettenden und feuchtigkeitsspendenden Cremes oder Salben schützt die Haut vor dem Austrocknen.
- Bei akuten Schüben können entzündungshemmende Cremes, meist Kortikosteroide, helfen. In schweren Fällen kommen Calcineurin-Inhibitoren, Antihistaminika oder immunsuppressive Medikamente wie Cyclosporin zum Einsatz.
- Antikörperpräparate, die Vorgänge im Immunsystem beeinflussen, wie Dupilumab, Tralokinumab oder andere, kann der Arzt sowohl bei einem akuten Schub als auch zur Langzeittherapie verordnen.
- Das Erkennen und Vermeiden von individuellen Auslösern wie Allergenen, bestimmten Lebensmitteln oder Reizstoffen ist ein wichtiger Bestandteil der Therapie.
- In schweren Fällen kann eine Lichttherapie mit UV-Strahlen zur Linderung der Symptome beitragen.
- Da Neurodermitis oft auch psychisch belastend ist, können Stressbewältigungstechniken oder psychologische Unterstützung hilfreich sein.
Was die Apotheke bei Neurodermitis rät
- Regelmäßige Hautpflege ist der Schlüssel zur Vorbeugung von Schüben: Feuchtigkeitsspendende, rückfettende Cremes und Badezusätze helfen, die Hautbarriere zu stabilisieren.
- Auch das Tragen von Kleidung aus weichen, natürlichen Materialien wie Baumwolle hilft der strapazierten Haut. Synthetik und Wolle hingegen können die Symptome verschlechtern.
- Eine ausgewogene Ernährung und Achtsamkeitspraktiken zur Stressreduktion können ebenfalls dazu beitragen, das Risiko von Schüben zu reduzieren.
- Bei akutem Juckreiz können kühlende Gels oder Lotionen Linderung verschaffen. Auch Ölbäder können lindernd wirken. Sie sollten nicht länger als 10 Minuten dauern, um die Haut nicht zu stark zu belasten. Hinterher nicht abtrocknen, sondern den Ölfilm trocknen lassen.
- Auch Antihistaminika können kurzfristig helfen.
Wichtig ist, Auslöser zu identifizieren und zu meiden, um Schübe zu verhindern.
Übrigens: Die Inhaltsstoffe der Muttermilch haben einen schützenden Einfluss auf allergische Erkrankungen. Deshalb rät man besonders bei bekannten Allergien in der Familie, das Neugeborene für mindestens 6 Monate zu stillen.
Neurodermitis kurz zusammengefasst
- Neurodermitis ist eine chronische, entzündliche Hauterkrankung mit schubweisem Verlauf.
- Die häufigsten Symptome sind trockene Haut, starker Juckreiz und Ekzeme.
- Die Erkrankung hat genetische Ursachen und wird durch Umweltfaktoren verstärkt.
- Die Behandlung umfasst Basispflege, entzündungshemmende Medikamente und das Vermeiden von Auslösern.
- Regelmäßige Pflege und Stressmanagement können helfen, Schübe zu vermeiden.
zuletzt aktualisiert: 03.04.2025
Hier geht es zum Gesundheitslexikon mit allen Krankheiten von A-Z!
Quellen
Das könnte Sie auch interessieren
Medikamente ohne Zuzahlung
Alle zwei Wochen neu: die aktuelle Liste der zuzahlungsfreien Arzneimittel.
Anzeige
Seltene Bluterkrankung (MPN)?
Besuchen Sie am 26.04. in Marburg den MPN Patient*innentag für Betroffene und Angehörige…
Arzneimitteldatenbank
Medikamenten-Name oder Wirkstoff eingeben für mehr Informationen.
Podcast "gecheckt!"
Podcast: Wie steuern Hormone unser Wohlbefinden?
Die körpereigenen Botenstoffe beeinflussen uns tiefgreifend auf vielen Ebenen und in fast allen…
Aktuelle Nachrichten
aus Apotheke, Forschung und Gesundheitspolitik.
Krankheiten von A - Z
In diesem Lexikon finden Sie umfassende Beschreibungen von etwa 400 Krankheitsbildern